SEKILAS PRODUK
Great Pro Medical adalah produk asuransi kesehatan yang menjamin biaya rawat inap, rawat jalan, dan rawat gigi dari Tertanggung. Produk ini merupakan bagian asuransi tambahan dari produk Great Pro Solution.
- Asuransi Dasar: Great Pro Solution (Kecelakaan Diri)
- Asuransi Tambahan lainnya:
- Great Pro Life (Meninggal Dunia)
- Great Pro Critical (Penyakit Kritis)
Produk ini dijamin oleh Great Eastern Life Indonesia.
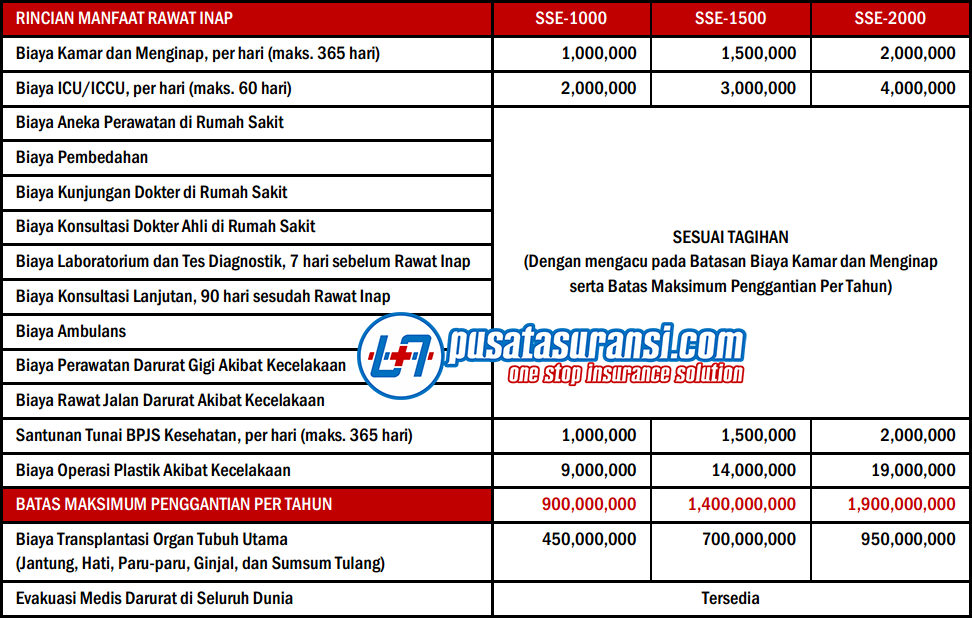
MANFAAT YANG DIBERIKAN
PENGECUALIAN POLIS
- PENGECUALIAN MANFAAT RAWAT INAP & RAWAT JALAN
Perusahaan tidak akan membayarkan Manfaat Asuransi untuk risiko Asuransi Tambahan Great Pro Medical atas diri Tertanggung sebagai akibat terjadinya salah satu atau lebih kejadian sebagaimana berikut:- Keadaan Yang Sudah Ada Sebelumnya;
- Penyakit tertentu yang tidak termasuk Keadaan yang Sudah Ada Sebelumnya dan telah terjadi dalam 12 (dua belas) bulan pertama sejak Tanggal Mulai Asuransi Tambahan Great Pro Medical atau tanggal pemulihan Polis terakhir, baik Tertanggung mengetahuinya dan tidak, yaitu Penyakit sebagai berikut:
- Katarak;
- Penyakit dan/atau kelainan pada Tonsil, Adenoid, Sinus, dan Septum;
- Segala jenis kelainan pada Kelenjar Tiroid;
- Asma, termasuk namun tidak terbatas pada Penyakit Paru Obstruktif Kronis (PPOK);
- Tuberkulosis (TBC);
- Penyakit kardiovaskular;
- Penyakit pembuluh darah otak;
- Hipertensi;
- Semua jenis Hepatitis, Sirosis hati;
- Sistem Peradangan / Batu Kandung Empedu;
- Diabetes;
- Bisul perut;
- Ulkus duodenum;
- Sistem Radang / Batu Saluran Kemih;
- Segala jenis gangguan sistem reproduksi, termasuk namun tidak terbatas pada Varikokel, Endometriosis, Fibroid / Mioma dalam rahim;
- Semua jenis Hernia termasuk Herniation Nucleus Pulposus (HNP);
- Wasir;
- Fistula;
- Kejang;
- Kista, Kanker dan / atau semua jenis Tumor.
- Setiap Perawatan yang dimulai atau terjadi dalam Masa Tunggu, kecuali yang disebabkan oleh Kecelakaan;
- Segala biaya untuk layanan yang tidak termasuk dalam Layanan yang Diperlukan Secara Medis;
- Segala biaya yang timbul karena upaya donor organ dan sistem tubuh;
- Rawat Jalan tidak terkait dengan Rawat Inap, kecuali yang disebabkan oleh Rawat Jalan Darurat karena Kecelakaan atau Operasi Satu Hari;
- Segala Penyakit atau Cedera yang disebabkan oleh percobaan bunuh diri atau luka yang ditimbulkan sendiri, baik yang dilakukan dalam kondisi normal maupun tidak stabil;
- Tindakan atau kejahatan yang melanggar hukum atau upaya untuk melakukan kejahatan, baik aktif atau tidak aktif, oleh Pemegang Polis, Tertanggung atau Penerima Manfaat berdasarkan Polis;
- Pengobatan apa saja untuk mengatasi obesitas, penurunan berat badan atau kenaikan berat badan, bulimia, anoreksia nervosa;
- Pemeriksaan mata, kesalahan refraksi mata, pembelian kacamata/lensa, pembelian/sewa alat bantu dengar;
- Perawatan atau operasi transformasi gender;
- Vitamin, suplemen makanan;
- Prostesis yang tidak ditanamkan ke dalam tubuh termasuk namun tidak terbatas pada kursi roda, sling lengan, dan kruk kecuali fiksasi bidai untuk keperluan infus atau transfusi pada anak di bawah usia 5 (lima) tahun sebagai Layanan yang Diperlukan Secara Medis;
- Imunisasi, termasuk pengobatan dan / atau pengobatan yang berhubungan dengan komplikasinya, kecuali jika Tertanggung memilih untuk mendapatkan manfaat tambahan Rawat Jalan;
- Sunat kecuali jika itu adalah Layanan yang Diperlukan Secara Medis;
- Segala jenis perawatan, pemeriksaan, pengobatan atau pembedahan gigi termasuk pembedahan mulut langsung, gusi, atau struktur penyangga gigi dan pengobatan apapun yang berhubungan dengannya kecuali yang berhubungan dengan Kecelakaan, kecuali jika Tertanggung memilih untuk mendapatkan manfaat tambahan rawat gigi;
- Kanker dengan gejala yang diketahui oleh Tertanggung dalam waktu 90 (sembilan puluh) hari kalender sejak Tanggal Mulai Asuransi Tambahan Great Pro Medical atau tanggal pemulihan Polis terakhir, yang mana terjadi lebih dulu;
- Segala pengobatan yang berkaitan dengan persalinan atau segala upaya untuk hamil, termasuk persalinan, diagnosa dan pengobatan infertilitas, keguguran, aborsi, sterilisasi (vasektomi dan tubektomi) dan kontrasepsi, pengendalian kelahiran, pemeriksaan impotensi atau pengobatan, fertilisasi in vitro (IVF), dibantu reproduksi;
- Perawatan atau pengobatan apa pun yang timbul sehubungan dengan atau yang mungkin disebabkan oleh Gangguan Turunan dan Bawaan;
- Setiap Pembedahan yang dilakukan hanya atas permintaan Tertanggung tanpa penyebab Penyakit atau Cedera apapun, pembedahan eksplorasi, atau pembedahan yang berkaitan dengan kosmetik atau pembedahan plastik, kecuali pembedahan rekonstruktif yang disebabkan oleh Penyakit atau Cedera sebagai Layanan yang Diperlukan Secara Medis;
- Pasien rawat inap yang bertujuan hanya untuk pemeriksaan diagnostik atau fisik umum;
- Gangguan mental dan / atau psikologis;
- Perawatan apa pun untuk atau yang timbul dari atau disebabkan oleh kondisi atau gangguan yang membuat ketagihan atau penyalahgunaan dan / atau penyalahgunaan obat-obatan dan / atau alkohol atau penyalahgunaan zat atau pelarut meskipun terkait dengan obat-obatan yang diresepkan; Perawatan apa pun yang diperlukan sebagai akibat langsung atau tidak langsung Anda berada di bawah pengaruh alkohol atau obat-obatan;
- Segala Penyakit atau Cedera yang muncul sebagai akibat langsung atau tidak langsung dari terorisme, perang, invasi, serangan musuh asing, kekerasan (baik perang yang dideklarasikan maupun tidak), perang saudara, pemberontakan, revolusi, partisipasi langsung dalam kerusuhan, perkelahian, pemogokan buruh dan kerusuhan massal, aksi militer, kudeta, tugas aktif di pasukan militer atau Polisi;
- Setiap Penyakit atau Cedera sebagai akibat dari reaksi nuklir, radiasi, dan kontaminasi;
- Penyakit apa pun yang disebabkan oleh Penyakit Menular Seksual atau Penyimpangan Seksual;
- Keterlibatan Tertanggung dalam setiap tindakan berbahaya seperti olahraga bela diri, olahraga profesional, lompat parasut, menyelam, panjat tebing, panjat tebing (buatan dan sungguhan), arung jeram, lompat dasar atau bungee, lomba balap (baik kendaraan bermotor maupun non-motor), bersepeda, berkuda, berperahu (baik dengan dan tanpa layar), pesawat terbang, gantole dan / atau olah raga udara lainnya;
- Segala Penyakit atau Cedera sebagai akibat dari Tertanggung yang terlibat dalam penerbangan pesawat atau alat transportasi sejenis, kecuali Tertanggung adalah penumpang pesawat atau alat transportasi serupa, dan membayar ongkos resmi kepada Perusahaan penerbangan niaga dengan jadwal tetap dan teratur. memiliki izin usaha penerbangan resmi atau Perusahaan penerbangan rental yang diakui;
- Setiap Cedera sebagai akibat dari Tetanggung yang dengan sengaja memprovokasi atau berpartisipasi dalam perkelahian, kejahatan, atau upaya kejahatan, baik secara aktif maupun tidak;
- Kejahatan asuransi oleh pihak manapun yang secara langsung maupun implisit memiliki kepentingan atas pertanggungan asuransi;
- Tertanggung terinfeksi Acquired Immune Deficiency Syndrome (AIDS), infeksi Human Immunodeficiency Virus (HIV) dan/atau komplikasi apapun yang berhubungan dengan keduanya.
- Obat atau perawatan eksperimental apa pun;
- Penyakit menular yang memerlukan isolasi atau karantina berdasarkan ketentuan hukum dan perundang-undangan
- PENGECUALIAN MANFAAT RAWAT GIGI
Perusahaan tidak akan membayarkan Manfaat Asuransi untuk risiko Asuransi Tambahan Great Pro Medical dengan Manfaat Tambahan Rawat Gigi atas diri Tertanggung sebagai akibat terjadinya salah satu atau lebih kejadian sebagaimana berikut:- Dalam periode Masa Tunggu selama 30 (tiga puluh) hari kalender terhitung sejak Tanggal Mulai Asuransi atau sejak tanggal pemulihan Polis terakhir, mana yang lebih akhir;
- Segala bentuk Perawatan Gigi yang disebabkan oleh percobaan bunuh diri atau luka yang ditimbulkan sendiri, baik yang dilakukan dalam kondisi normal maupun tidak stabil;
- Tindakan atau kejahatan yang melanggar hukum atau upaya untuk melakukan kejahatan, baik aktif atau tidak aktif, oleh Pemegang Polis, Tertanggung atau Penerima Manfaat berdasarkan Polis;
- Setiap Perawatan Gigi sebagai akibat dari Tetanggung yang dengan sengaja memprovokasi atau berpartisipasi dalam perkelahian, kejahatan, atau upaya kejahatan, baik secara aktif maupun tidak;
- Semua jenis Jasa Layanan Gigi untuk keperluan kosmetik;
- Pengobatan yang harus dilakukan pasca tindakan, biaya-biaya yang dikeluarkan untuk sikat gigi, pasta gigi, benang gigi, pencuci mulut, serta barang-barang habis pakai lainnya bagi kebersihan intraoral;
- Suatu Jasa Layanan Gigi yang sebenarnya tidak diperlukan berdasarkan suatu kondisi patologi atau berdasarkan pertimbangan medis;
- Suatu tindakan yang dilakukan di luar dari pusat medis, Rumah Sakit atau Klinik Gigi;
- Perawatan atau pengobatan ortodontik (cekat atau lepasan);
- Semua tindakan bedah mulut, kecuali odontektomi dan operkulektomi;
- Perawatan atau pengobatan kelainan sendi temporo-mandibula;
- Semua perawatan dan pengobatan gigi dengan pembiusan umum.
INFORMASI PENTING
- Usia masuk Tertanggung adalah 1 bulan – 65 tahun, dan usia masuk Pemegang Polis adalah 18-80 tahun;
- Periode perlindungan adalah 1 tahun dan dapat diperpanjang hingga Tertanggung berusia 70 tahun;
- Masa tunggu Great Pro Medical adalah 30 hari sejak periode polis dimulai;
- Asuransi akan berakhir pada tanggal mana yang lebih dahulu dari:
- Akhir Masa Asuransi;
- Tertanggung Meninggal Dunia;
- Tanggal Penebusan Polis;
- Premi tidak dibayar oleh Pemegang Polis kepada Great Eastern Life Indonesia sampai akhir Masa Leluasa (30 hari); atau
- Tanggal lain sebagaimana dinyatakan dalam Ketentuan Khusus; atau
- Manfaat Penyakit Kritis Major telah dibayarkan Great Eastern Life Indonesia; atau
- Diberhentikan oleh Great Eastern Life Indonesia.
- Pemegang Polis dapat memiliki beberapa polis Great Pro Solution dengan manfaat Asuransi Tambahan masing-masing, dengan ketentuan besarnya Uang Pertanggungan keseluruhan polis adalah maksimal sesuai ketentuan Uang Pertanggungan pada masing-masing produk.
PREMI YANG HARUS DIBAYARKAN
Besaran premi terkait dengan besarnya Nilai Pertanggungan dan Usia Tertanggung. Minimum premi untuk total manfaat Great Pro Solution adalah Rp. 2,000,000 per tahun (termasuk asuransi tambahan). Premi manfaat tambahan akan berubah setiap tahunnya seiring dengan kenaikan usia Tertanggung.
PROSEDUR KLAIM
Berikut ini adalah panduan untuk mengajukan klaim:
- Siapkan salinan dokumen yang dibutuhkan untuk melakukan klaim.
- Kirimkan pengajuan klaim kamu beserta dokumen klaim yang dibutuhkan melalui Akun Resmi WhatsApp Great Eastern Life Indonesia di nomor +628119563800.
- Kami akan mengirimkan informasi status klaim melalui email kamu dalam 9 hari kerja setelah seluruh dokumen diterima.
- Daftar Rumah Sakit Rekanan Provider Great Eastern Life Indonesia
Dokumen yang diperlukan untuk mengajukan klaim dapat dilihat selengkapnya pada: Lembar Penjelasan di bawah halaman ini.
PROSEDUR PERMOHONAN
- Tertanggung dan Pemegang Polis wajib menyetujui deklarasi bahwa Tertanggung:
- tidak pernah menderita atau memiliki kekhawatiran, melakukan konsultasi, melakukan penyelidikan atau telah diverifikasi karena penyakit berikut ini: Penyakit jantung atau pembuluh darah, hipertensi, penyakit liver, gangguan alat kelamin, penyakit pencernaan, penyakit pernapasan, gangguan otot-kerangka, gangguan endokrin, penyakit mata, telinga, hidung atau tenggorokan, gangguan kulit, penyakit seksual menular, tiroid, stroke, mini stroke (TIA), kelumpuhan, epilepsi, gangguan saraf atau otak, gangguan mental, penyakit turunan atau kelainan bawaan, diabetes, leukemia atau kelainan darah lainnya, pertumbuhan kista abnormal atau penyakit tumor;
- tidak pernah memiliki polis Asuransi jiwa/ kecelakaan diri/ kesehatan/ penyakit kritis / asuransi ketidakmampuan/cacat yang telah ditolak, ditunda atau diterima dengan modifikasi;
- tidak sedang menderita suatu penyakit atau mengalami gejala/kelainan, sedang menjalani perawatan/pengobatan medis atau sedang mempersiapkan diri untuk menjalani segala bentuk tindakan medis/konsultasi atau investigasi atau pemeriksaan kesehatan sehubungan dengan penyakit (termasuk Covid-19);
- tidak sedang hamil dengan usia kehamilan kurang dari 13 minggu (khusus wanita);
- tidak pernah/sedang mengalami atau menerima pengobatan untuk penyakit akibat komplikasi kehamilan berikut: Pre-eclampsia/Eclampsia, Diabetes Gestational (peningkatan gula darah pada kehamilan), Kelainan Placenta, Embolisme Cairan Amnion, keguguran, Kelainan pertumbuhan Janin dan komplikasi kehamilan lainnya.
- Pemohon mengajukan permintaan penawaran melalui menu “Dapatkan Penawaran”
- Pemohon mengisi formulir aplikasi online melalui menu “Beli Asuransi”
- Masukkan kode referral: “GEGI_2” (tanpa tanda petik) pada kolom kode referral.
- Setelah premi dibayarkan, polis akan diterbitkan dalam waktu maks. 3 hari kerja dan kemudian akan dikirimkan kepada Pemohon melalui email (softcopy) dan ke alamat (hardcopy) pemegang polis.
Catatan: Semua informasi yang tercantum di halaman ini hanya merujuk pada penjelasan di halaman pembelian asuransi dan Lembar Penjelasan yang diterbitkan oleh Great Eastern Life Indonesia. Setiap pembelian dan pembayaran premi hanya dilakukan melalui halaman pembelian milik Great Eastern Life Indonesia (GoGreat).